李鉴医生的科普号
- 精选 肿瘤患者就诊时常想知道的答案
人生在世,吃五谷杂粮,享七情六欲,不乏三灾六难五劳七伤,其中生病尤其寻常。其间特别需要别人的关怀,包括精神上的安抚和物质上的支持。后者往往受到经济条件的限制,而前者却只需一颗善心。对于每一个病人来说,
 李鉴 主任医师 医科院肿瘤医院 胸外科14.1万人已读
李鉴 主任医师 医科院肿瘤医院 胸外科14.1万人已读 - 精选 浅谈食管癌外科诊治
在海滨沙滩,沐浴着和煦的阳光,和心爱的人一起品尝美味佳肴,感受幸福和舒适,这是普通人的追求。而不幸的食管癌患者,伴随他们的痛苦莫过于进食的困难。食管癌是一种起源于食管黏膜上皮组织,也就是食管最内层表面组织的恶性肿瘤。在恶性肿瘤中占2%,全世界每年约有22万人罹患此病。我国是食管癌的多发区,特别是太行山、吕梁山延脉的河南、河北、山西、陕西,以及附近迁徙人群较多的内蒙、江苏、安徽一带。另外,在四川、湖北、广东、福建发病率也较高。食管癌死亡率较高,经多年努力和积极救治食管癌总的五年生存率才达到40%左右。其主要原因是早期诊断不容易,就诊时就已是病入膏肓。其实,早期食管癌治疗效果很好,五年生存率可达到70-80%。从1964年至今,在周恩来总理等几代领导人的亲切关怀下,国家成立了肿瘤防治办公室,组织人力、物力首先从河南林县姚村开始,进行了全国大规模的深入研究,取得了巨大的成就,食管癌的诊治水平也达到了新的高度,技术也基本成熟。 说到食管诊断,特别是早期诊断,困扰人们的主要问题:一是医学知识匮乏;二是社会环境造成的心理迷茫。我们见到过许多患者,不是他们未感觉到身体的疾患,而是由于经济或工作上的原因,不愿就医,形成了小病拖,大病挨,重病才往医院抬的局面。即使是进行了手术,也不愿按时复查,宁愿糊涂,排斥治疗,最终不治身亡。我们食管癌高发区的一位食管癌专家,自己感觉到进食的不顺利,做了检查,在明确诊断可以治疗的情况下,由于心理上的问题,把检查结果放在办公桌里,好几个月后才不得不救治,自己耽误了病情。其实食管癌并不像人们所说的那样:十个癌症九个埋,剩下一个不是癌。大量的临床资料证明,早期食管癌的治疗是较容易的,效果也是非常理想的。在党和国家努力改善人民群众就医条件,医学高度发达的今天,观念应当转变。“住上一次院,一年活白干,救护车一响,一头猪白养”的窘境也应当得到改变。就医不仅是为了自己,也是为了家庭幸福,社会和谐。 食管癌的病因较多,表面上看是似乎与长期食用含亚硝胺食物;食物中微量元素缺乏,不良进食习惯,造成食管黏膜慢性炎症或创伤性损害有关。如长期使用渍出的酸菜,大量饮用烈性酒,吸烟,喜食粗糙食物和刺激性食品,进食过快、过烫。实质上,是与基因的遗传和变异有关。我们的很多患者都有家族史,甚至有多名亲属患有食管癌,特别是男性亲属。这说明其与遗传有关。科学实验也发现了食管癌的多基因变异,说明食管癌的发生是多个基因变异出现的结果。遗传可能传下一些变异的基因,但这些基因一般还不至于导致癌的发生。也就是说这些人群较其它人容易得食管癌,即易感性高。一旦由于后天的刺激、生活上不重视,造成新的基因突变。所有变异的基因共同作用,促成癌发生,最终发展成肉眼可见的病灶。我的两位患者朋友,一位是我国计算机专家,一位是我国杰出的外交工作者,他们的父系长辈中均有多人患食管癌,而且家中的男性都特别能饮酒,本人几乎把酒当水去喝。这些事例也说明食管癌发生中先天与后天的作用。因此,目前科学家们正在努力寻找这些易感人群,积极指导、干预,预防其发生,被证实有效的干预方法主要是服用维甲酸。 食管癌,俗称“噎食”,主要症状是逐渐加重的即时困难,其次是进食不适、疼痛、长期咽部不适和胃炎。医生们将其编成了顺口溜:“一咽梗阻二胸痛,三感异物四吞停,五心窝痛六喉燥,七胸骨后闷胀凶。”在行医过程中,我们注意到许多严重咽炎患者,因自觉咽部异物感和吞咽不适前来就医,其实这是一种神经官能症,俗称“梅核症”。其特点是当注意力不集中时,症状明显改善。有些贲门失驰患者也表现为进食困难,但其常有大量饮水后,可将食物压入胃中的感觉。 有症状的患者应当及时就医。目前医院常用的诊断检查有胃镜、食管造影、胸部CT等。过去的脱落细胞学检查一逐渐被胃镜取代。脱落细胞学检查也叫食管拉网检查,即用一表面带网的小气球,让患者服下,而后充好气,把气球从食管中拔出,依靠摩擦使食管癌脱落细胞落入网间而被带出。该方法叫经济、简捷,但由于存在技术性误差、细胞形态不典型、直观性差和信息量小等诸多不足,加之过硬的细胞学医师较少,也限制了基层医院去选择。胃镜作为一种目前较为实用的方法,普及率较高。但由于部分医院镜体本身质量较差,检查者经验不足,常常存在病灶描述不准确和早期病变的漏报。早期病灶在镜下主要表现为与周围组织的不一致,具体可分为隐伏型、糜烂型、斑块型和乳突型。食管癌是有不典型增生发展而来,其可被碘染色。临床上使用碘染可使得早期癌和癌前病灶容易被发现。特别是配合食管超声内镜,对于估计肿瘤病情,了解肿瘤与周围组织器官的关系,准确性较高。目前由于胃镜技术的提高,早期癌可不通过开胸或其他大手术,而仅在胃镜下切除治愈。该方法既不需要全身麻醉也不需要住院,可谓简便经济。食管造影是通过造影剂下咽过程中,受到肿瘤阻挡而形成不连续的,不顺畅的影像,进行诊断。早期食管癌做充盈像显示不清,一定要照出黏膜像。CT作为大型医疗诊断设备,目前已较普及,也很经济。其对于观察肿瘤是否侵润周围组织,对于术前估计完全切除的可能性价值较高。由于食管癌有一定的遗传性和地域性,往往会有一定常识,考虑到这一疾病并非难事。大多数患者病情的延误在于医疗之外的原因,特别是经济原因,这也是医生最大的困惑。 食管癌的病理,我国绝大多数为鳞状细胞癌,其与发生于贲门的腺癌不同。国外腺癌也较常见,主要与反流性食管炎所致的食管黏膜上皮肠上皮化生(Berrett’s食管)有关。临床上根据病灶的部位,将其分为颈段,胸上、中、下段食管癌。部位的不同造成手术术式的选择差异。上段位于主动脉弓旁的食管癌,术前发现有上纵隔淋巴结肿大特别是位于右侧者,由于手术视野的问题,手术一般需颈、胸、腹三处的联合切口。其他较早中期期的病变可左侧胸部增加/不加颈部切口。手术原则是最大程度切除病变,以及最大限度保留生理功能。手术基本程序是:切除病变段食管及周围淋巴结,游离自身的胃或空肠、结肠等器官代替已切除的食管段,重建上消化道。由于胃具有优于空、结肠之处,临床上最常使用胃来替代切除的食管段。移植他人食管和人工制造食管正处于研究之中,尚不成熟。微创手术采用胸腔镜和腹腔镜进行手术操作,术式同颈、胸、腹三处的联合切口。减少了患者的痛苦,同时费用较贵。微创手术适合较早期和上段患者,因为右侧分离中下段癌灶与降主动脉的黏连、侵犯,较左侧开胸视野差,困难。另外,胸胃位于食管床,术后无法再进行巩固性放射治疗。食管癌病情的早晚,是患者和家属迫切想知道的,也是医生评价治疗难易程度和治疗效果的依据。通过大量临床资料的长期随诊,并经统计学分析,发现食管癌浸润的深度较长度,更能反映病情的早晚。只侵及黏膜层的肿瘤叫早期癌(原位癌),侵及食管最外层的纤维膜或有淋巴结转移时是晚期,二者之间叫浸润癌,如有其它器官转移说明病情已相当严重。浸润癌大体上可分为髓质型(生长在食管壁,剖面似脑髓)、蕈伞型、缩窄型、腔内型。较晚期的食管癌常有淋巴结转移,最晚期的患者有时也仅有多部位,大体积的淋巴结转移,而无其他器官的血行转移。因此,预防和清除转移淋巴结是治疗的重点,也是提高生存的关键。许多手术的设置就是为了更好地处理和预防淋巴结转移。其中最重要的是食管癌三野清扫和放射治疗。在与食管癌斗争的道路上,争取早期预防、早期诊断、早期治疗是我们努力的方向。加强健康宣教,增强中晚期患者战胜疾病的信心,只要积极面对生活总会奇迹不断。我的一位患者,虽多处转移,但通过多种局部治疗手段,包括食管支架,放疗等,仍获得了长期的带瘤生存。所以,我们常说有三分之一的患者是自己吓死的,面对肿瘤我们应当有信心。
李鉴 主任医师 医科院肿瘤医院 胸外科7390人已读 - 精选 中晚期肺癌的全身治疗(包括化疗)现状
肺癌是世界上最常见的恶性肿瘤之一,已成为我国城市人口恶性肿瘤死亡原因的第 1 位。非小细胞肺癌(NSCLC)约占所有肺癌的 80%,我国NSCLC 发病率为39/100 000,男性略高于女性。NSCLC 中位数生存时间 为 22.7 个月,1 年总生存率为 71.8% ,5 年生存率约为 15%,约 70% 的 NSCLC 患者确诊时即为晚期。本文为大家捋了一遍 NSCLC 的诊疗要点,希望能让临床医生看了一目了然。肺癌的肿瘤标志物(TM)肺癌相关血清肿瘤标志物:癌胚抗原(CEA)、肺腺癌:CA125、CA153、肺鳞癌:细胞角蛋白片段 19(CYFRA21-1)、鳞状上皮细胞癌抗原(SCCA)小细胞肺癌:促胃泌素释放肽前体(ProGRP)、神经元特异性烯醇化酶(NSE)、肌酸激酶 BB(CK-BB)、嗜铬蛋白 A(CgA),可检测疗效和复发。鉴别腺癌与鳞癌的免疫组化标记物:TTF-1、 Napsin-A 、p63、P40、CK5/CK6影像学检查只解决像不像的问题,准确率最多也就80%。完全诊断金标准为活检的病理(一块肉)或细胞学诊断。治疗前必须有完全诊断金标准证据,以避免误治,造成人身伤害和经济损失。 基因突变检测标本:手术切除和活检的组织(优先)、循环肿瘤 DNA(DNA, ctDNA)或血液(血浆)标本 ctDNAALK 融合基因检测:肺腺癌、含有腺癌成分和具有腺癌分化的 NSCLC 患者EGFR 敏感基因检测:肺腺癌、含有腺癌成分、具有腺癌分化的 NSCLC、不吸烟的鳞癌患者EGFR-TKI 治疗失败检测:可再取肿瘤组织活检,明确病变组织类型,如果为NSCLC,建议行 T790M 突变、MET 基因扩增、HER2 基因扩增、PIK3CA 突变、BRAF 基因 V600E 突变、ERK 扩增等检测。点此查看:一网打尽:7 个癌肿 28 种靶向药物用法和不良反应EGFR(-) 和 ALK(-)、突变状况未知肺癌一线治疗美国东部肿瘤协作组体力状况(PS)评分≥ 3 分:不建议化疗,可行最佳支持治疗2 分:单药化疗0~1 分:含铂两药化疗±抗 VGFR顺铂 / 卡铂? 培美曲塞(用于非鳞癌 NSCLC)/ 吉西他滨 / 多西他赛 / 紫杉醇±贝伐珠单抗/长春瑞滨±恩度 / S-1不能耐受铂用非含铂两药化疗。一线治疗后维持治疗同药维持:培美曲塞(用于非鳞癌 NSCLC)、吉西他滨换药维持:培美曲塞(用于非鳞癌 NSCLC)、多西他赛2. 肺癌二线治疗多西他赛、培美曲塞(用于非鳞癌 NSCLC)3. 肺癌三线治疗临床试验、最佳支持治疗ALK(+)中国 NSCLC 患者 ALK 融合基因的阳性率为 3%~11%。ALK-TKI 治疗:克唑替尼耐药后治疗:色瑞替尼、AlectinibEGFR(+) 的EGFR-TKI 治疗我国肺腺癌患者 EGFR 基因突变率为 50.2%。EGFR 基因敏感突变的 4 种类型:外显子 19 缺失突变(19del)、外显子 21 点突变、外显子 18 点突变、外显子 20 插入 突变(BIM)。一线治疗:吉非替尼、厄洛替尼、阿法替尼、埃克替尼;一线化疗后未进展(CR、PR、SD)可选择 EGFR-TKI 维持。二线治疗:一线和维持治疗时未应用EGFR-TK,二线优先考虑。三线治疗:EGFR-TKI、临床试验耐药后治疗(根据 Yang JJ 等人「Lung Cancer. 2013;79(1):33-9.」报道整理)T790M 点突变(占 50%):AZD9291MET 基因扩增、PI3K基因突变、EGFR基因扩增:研究中点此查看:快速上手指南:NSCLC 小分子靶向药物耐药处理共识免疫治疗Nivolumab:既往治疗失败的晚期肺鳞癌Pembrolizumab:PD-L1 蛋白表达阳性的既往治疗失败的晚期 NSCLC对于晚期鳞状 NSCLC,化疗仍是标准治疗方案。吉西他滨+铂类的两药方案较其他三代化疗方案的临床获益更高,同药维持应首选吉西他滨。多西他赛是二线治疗的首选方案,尽管 LUX-Lung8 取得了阳性结果,但 TKI 不应作为鳞癌的治疗选择。鳞癌中存在的基因或通路变异可以作为未来的治疗靶点,目前处于研发和试验阶段的新药将为我们带来答案。培美曲塞/顺铂是基因突变未知或野生型晚期非鳞 NSCLC 的一线化疗方案。培美曲塞的持续治疗方案均能够显著提升晚期非鳞 NSCLC 患者的生存获益,但培美曲塞适用人群更广泛。TKI 药物可显著改善 EGFR/ALK 突变型晚期非鳞 NSCLC 患者的 PFS,但化疗并非不可选择,培美曲塞在明确 EGFR突变的 NSCLC 患者中有优于其他三代化疗药物的疗效,并且在 ALK 重排型患者中也展示出优于多西他赛的治疗效果。晚期 NSCLC 治疗新思考:持续治疗策略晚期肺癌的持续治疗理念已经得到临床的广泛接受,晚期 NSCLC 持续治疗策略的优化思路可归结为:培美曲塞高效、安全、耐受性好,是目前最适合持续治疗的化疗药物,能够显著改善晚期非鳞 NSCLC 患者的生存,并且其临床获益不受年龄和诱导治疗效果影响,不干扰患者生活质量,已得到国内外各大指南的一致推荐。贝伐单抗持续治疗的临床获益和患者生活质量与培美曲塞相似,但在实际应用中,贝伐单抗需要考虑更多临床问题,而培美曲塞持续治疗一线诱导使用更方便的两药方案,并且适用人群更广泛,无需考虑患者的咯血史、凝血功能、高血压、年龄等因素。晚期 NSCLC 的未来治疗策略仍然以最大化患者生存获益为核心,靶向及免疫治疗领域的新药研发以及高效、低毒药物的强强联合是主要的研究方向。
李鉴 主任医师 医科院肿瘤医院 胸外科8492人已读 - 媒体报道 对胸腺肿瘤、肺癌、食管贲门癌的深入研究
胸腺肿瘤的研究《胸腺肿瘤及其外科治疗》癌症进展,2005,3(6):560-565。《胸腺瘤外科治疗及预后分析》。《胸腺瘤预后的Cox多因素分析及分期探讨》。《重症肌无力合并胸腺瘤的手术治疗和临床病理分析》中国现代手术学杂志,2005,9(4):251-254。《胸腺瘤切除术后重症肌无力的临床分析》中华外科杂志,2004,42(9):540 -542。《胸腺癌患者临床病理特点和预后》中华肿瘤杂志,2004,26(4):223-225。《111例Ⅲ期胸腺瘤治疗结果分析》中华放射肿瘤学杂志 2012年21卷06期 513-517页其他纵隔、胸壁肿瘤的研究《后纵隔良性囊肿1例》。中国现代手术学杂志 2011年15卷01期 77-78页《纵隔原发性软组织肉瘤22例诊治分析》。中华医学杂志 2008年88卷07期 468-470页3《原发性纵隔肿瘤295例诊治》。中国医刊 2008年43卷10期 38-40页2《呼吸系统外支气管囊肿20例外科治疗》中国现代手术学杂志。2013年17卷06期 441-444页-516页《胸骨肿瘤的外科治疗和修补方法》中华肿瘤杂志。2012年34卷07期514食管、贲门癌的研究《贲门腺癌切除患者预后的多因素COX模型分析》、《贲门腺癌淋巴结转移及分站的COX模型多因素分析》、《贲门腺癌的外科治疗》中华肿瘤杂志,1988,10,376《贲门癌的外科治疗结果》中华肿瘤杂志,1998,20(2):140《食管癌综合治疗评价》Esophagus, 1988,1,24.《胸段食管癌左右胸入路清扫淋巴结的结果比较》。中华肿瘤杂志 2012年34卷04期 296-300页《经右胸一切口或胸腹二切口治疗食管中上段癌。》中国肿瘤临床(英文版) 2008年5卷01期64-66页2《内镜超声及CT扫描评价食管癌术前分期的价值》中国首届国际食管癌学术会议暨第七届全国食管癌学术会议论文集 , 2005 。肺癌的研究《肿瘤标志物在肺癌诊断中的作用》癌症进展,2003,1(4):222-225。《肿瘤转移相关蛋白BSP、OPN、E-Cadherin及MMP2在肺癌组织中的表达》《肺癌转移的研究》《肺癌微小转移探测方法》《肺癌的临床分期与外科病理TNM分期比较》中华肿瘤杂志,2005,27(9),551-553。《超声内镜引导下经支气管针吸活检对肺部及纵隔病变的诊断价值》。中华医学杂志 2010年90卷16期 1109-1112页《肺腺鳞癌临床病理特点和外科治疗预后研究。》中国现代手术学杂志 2009年13卷04期 241-244页《肺腺鳞癌淋巴结转移规律的探讨。》中华肿瘤杂志, 2009.31(7):524-527。《电视辅助胸外科手术与常规开胸手术治疗非小细胞肺癌的近期效果比较》中华肿瘤杂志 2012年34卷04期301-305页《双侧开胸治疗左主支气管病变侵及隆突病例分析》中华医学杂志 2010年90卷03期 205-207页2《T4肺癌侵及心脏大血管的外科治疗》中华医学杂志 2008年88卷06期 383-386页4《袖状肺叶切除合并肺动脉或上腔静脉成形术治疗53例肺癌》中国肿瘤临床 2008年35卷03期 132-134页2《双侧同时双原发肺癌的一期手术治疗》中国医刊 2008年43卷02期 35-36页2 其他研究《Evaluation of pulmonary function in thoracic surgery》、《术前心功能检查在胸部肿瘤外科治疗中的意义》中国现代手术学杂志,2006,10(1):2-5。《常规肺功能检查与运动心肺功能检查在预测高危胸部肿瘤患者术后心肺并发症中的作用。》中华肿瘤杂志 2012年34卷01期 51-56页《电视胸腔镜在胸部肿瘤外科中的应用》。中华医学杂志 2010年90卷09期 621-623页《BSP(骨唾液酸蛋白)及相关物质在肿瘤侵袭转移中作用的研究》 长期从事胸部肿瘤外科的临床诊治工作,并对胸腺肿瘤、食管贲门癌和肺癌临床病理特点和外科治疗预后,以及胸部肿瘤早诊技术、手术并发症防治进行了深入研究,研究课题包括《胸腺瘤外科治疗及预后分析》、《胸腺瘤预后的Cox多因素分析及分期探讨》、 《重症肌无力合并胸腺瘤的治疗和临床病理分析》、《胸腺癌患者临床病理特点和预后》、 《胸腺瘤切除术后重症肌无力的临床分析》、《胸腺肿瘤及其外科治疗》, 《贲门腺癌切除患者预后的多因素COX模型分析》、贲门腺癌淋巴结转移及分站的COX模型多因素分析》、《吻合口瘘的内引流治疗法》、《食管胃颈部吻合喉返神经的保护》,《较早期肺癌、食管癌微小转移的生物学诊断技术》、《肿瘤标志物在肺癌诊断中的作用》、《肿瘤转移相关蛋白BSP、OPN、E-Cadherin及MMP2在肺癌组织中的表达》、《肺腺鳞癌转移规律的探讨》、《伴N3淋巴结肿大的非小细胞肺癌的外科诊治》,《小切口不断肋开胸》,《术后止痛方法研究》,《Evaluation of pulmonary function in thoracic surgery》,《心功能检查在胸部肿瘤外科手术中的意义》和《原位杂交技术在临床细胞诊断学中的应用价值》等等。同时对手术并发症的防治进行过深入的研究。参与编写《肿瘤科主治医生800问》,《肿瘤诊断治疗学》,《胸部肿瘤学》等书籍编写工作。大量的临床实践和研究促进了在疾病的诊断及外科手术治疗方面经验的积累。其中贲门癌,胸腺肿瘤的研究成果多次获奖。
李鉴 主任医师 医科院肿瘤医院 胸外科3231人已读 - 媒体报道 请关注“胸外科医师”博客文章
博客地址:http://haifengchuihaila.blog.sohu.com/(涂黑后点右键,点“转到”即可)
李鉴 主任医师 医科院肿瘤医院 胸外科1848人已读 - 医学科普 自测您的心肺功能
心肺功能能反映对手术的承受能力以及术后恢复情况。是术前常规的检查项目。下面介绍一些在家里自我判断心肺功能的7个办法。 一、登楼试验 能用不紧不慢的速度一口气登上三楼,不感到明显气急与胸闷,心则心肺功能良好。 二.血压检查 舒张期血压与收缩期血压之比正常为50%左右,如果低于25%,或高于75%,则说明心肺功能较差. 三、血压与脉搏计算 收缩期血压加上舒张期血压之和,再乘以每分钟脉搏数,如果乘积在13000—20000之内,则心肺功能良好。 四、血压、脉搏与活动试验 平睡时血压、脉搏正常,在30—40秒钟内较快地坐起,如果下降不到1.4千帕,脉搏每分钟加快10—20次,表示心肺功能良好。相反,血压下降超过1.4千帕,脉搏每分钟加快20次以上,甚至出现恶心、呕吐、眩晕、冷汗等现象,说明心肺功能很差。 五、哈气试验 距离一尺左右点燃一根火柴,使劲哈口气,能将火焰熄灭则心肺功能不错。 六、小运动量试验 原地跑步一会儿,脉搏增快到每分钟100—120次,停止活动后,如能在5—6分钟脉搏恢复正常者,心肺功能正常。 七、憋气试验 深吸气后憋气,能憋气达30秒钟示心肺功能很好,能憋气达20秒钟以上者也不错。
李鉴 主任医师 医科院肿瘤医院 胸外科8090人已读 - 精选 想要预防和控制肿瘤必须做到的几点
我们单位大家也知道是全国最大的肿瘤专科医院,全院约1600人,每年大约有3到4人患恶性肿瘤。发病率是不是有点太高了? 闲聊时,朋友总在问:肿瘤可预防吗?我讲:的确不容易.但是,目前国内外的资料归纳起来,有几条是被普遍认同的。按他们的重要性排列如下:1.生活愉快,平和待世。2.有规律的生活,长期不变。3.已有疾病的治疗和控制。4.不良嗜好的戒除,规避致癌物刺激。5.适当地锻炼身体。6.有家族史者定期查体,家族中患病者越多,越应当接受医学指导。新年即将到来,祝博友们身体健康!
李鉴 主任医师 医科院肿瘤医院 胸外科2765人已读 - 医学科普 肺癌筛查风险因素汇总
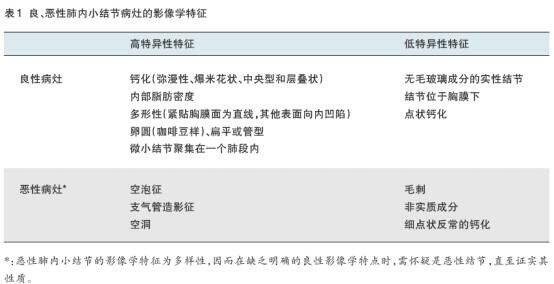
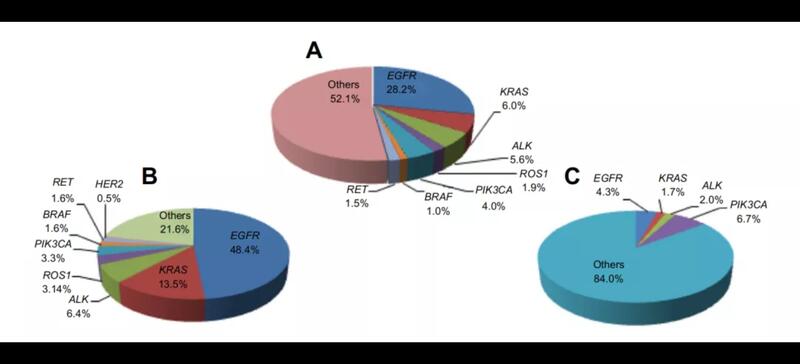
据统计,非小细胞肺癌是肺癌中占比最大的群体,约占85%,其中,肺腺癌又是非小细胞肺癌中占比最大的一种亚型,约占55%,而基因突变发生率在肺腺癌当中又是最高的[1]。在我国肺癌人群的统计中,肺腺癌患者中EGFR突变的发生率最高,可高达48.4%(见图1饼图B);另外,就算是肺鳞癌这种很少发生基因突变的类型,EGFR突变的发生率也在4.3%左右(见图1饼图C)[2]。图1中国人群肺癌驱动基因分布情况(饼图A指在总的非小细胞肺癌患者中驱动基因的发生率;饼图B指在肺腺癌患者中驱动基因的发生率;饼图C指在肺鳞癌患者中驱动基因发生率。卫健委原发性肺癌诊疗指南(2022年版)筛查和诊断国家癌症中心于2020年发布的《中国肺癌筛查标准》以及2021年最新发布的《中国肺癌筛查与早诊早治指南(2021,北京)》中,建议对肺癌高危人群进行肺癌筛查。建议肺癌高危人群应符合以下条件之一:(1)吸烟:吸烟包年数≥30包年,包括曾经吸烟≥30包年,但戒烟不足15年。(2)被动吸烟:与吸烟者共同生活或同室工作≥20年。(3)患有COPD。(4)有职业暴露史(石棉、氡、铍、铬、镉、镍、硅、煤烟和煤烟尘)至少1年。(5)有一级亲属确诊肺癌。注1:吸烟包年数=每天吸烟的包数(每包20支)×吸烟年数注2:一级亲属指父母、子女及兄弟姐妹(一)肺癌的危险因素。国家癌症中心于2021年发布了《中国肺癌筛查与早诊早治指南(2021,北京)》。其中,对中国肺癌的主要危险因素归纳如下:1.吸烟和被动吸烟吸烟是目前公认的肺癌最重要的危险因素。香烟在点燃过程中会形成60余种致癌物。烟草中的亚硝胺、多环芳香碳氢化合物、苯并芘等,是对呼吸系统致癌性很强的物质。1985年,世界卫生组织国际癌症研究机构确定吸烟为肺癌病因。吸烟与肺癌危险度的关系与烟草的种类、开始吸烟的年龄、吸烟的年限、吸烟量有关。在一项对国内外公开发表的关于中国吸烟人群与肺癌的研究文献进行的Meta分析显示,吸烟者患肺癌的风险为不吸烟者的2.77倍(比值比:2.77,95%置信区间:2.26~3.40)被动吸烟也是肺癌发生的危险因素,主要见于女性。被动吸烟与肺癌的关联最早于20世纪80年代初报道。Stayner等在2003年对22个工作场所烟草暴露与肺癌危险的研究进行Meta分析表明,非吸烟工作者因工作环境被动吸烟肺癌的发病危险增加24%(相对风险率=1.24,95%置信区间:1.18~1.29),而在高度暴露于环境烟草烟雾的工作者的肺癌发病危险则达2.01(95%置信区间:1.33-2.60),且环境烟草烟雾的暴露时间与肺癌有非常强的关联。2.慢性阻塞性肺疾病史慢性阻塞性肺疾病(chronicobstructivepulmonarydisease,COPD)是由慢性炎症引起的气道病变,可导致肺泡破坏,支气管腔狭窄,终末期出现不可逆性肺功能障碍。在对国内外1995年以来公开发表的探索COPD与肺癌关联强度的研究系统检索并进行Meta分析的结果显示,病例对照研究和队列研究中,COPD患者患肺癌的风险分别是无COPD者的1.43倍(相对风险率:1.43,95%置信区间:1.14~1.81)和1.57倍(相对风险率:1.57,95%置信区间:1.20~2.05)。3.职业暴露多种特殊职业接触可增加肺癌的发病危险,包括石棉、氡、铍、铬、镉、镍、硅、煤烟和煤烟尘等。Lenters等对1950~2009年发表的19篇关于石棉和肺癌的Meta分析显示,每增加100f/ml石棉暴露,肺癌风险增加66.0%(相对风险率:1.66,95%置信区间:1.53~1.79)。氡是一种无色、无嗅、无味的惰性气体,具有放射性。当人吸入体内后,氡衰变产生的放射性粒子可对人的呼吸系统造成辐射损伤,引发肺癌。含铀矿区周围氡含量高,而建筑材料是室内氡的最主要来源。如花岗岩、砖砂、水泥及石膏等,特别是含放射性元素的天然石材。欧洲、北美和中国的三项汇总分析结果表明,氡浓度每增加100Bq/m3,肺癌的危险分别增加8%(95%置信区间:3%~16%)、11%(95%置信区间:0~8%)和13%(95%置信区间:1%~36%)。铍是一种碱性稀有金属,被广泛应用于航天、通讯、电子以及核工业等方面。铍和铍化合物已被美国国家毒物学办公室列为已知的人类致癌物。镍是天然存在于地壳中的金属元素。金属镍及其化合物被广泛应用于工业生产过程中,例如镍精炼和电镀。国际癌症研究机构于1987年将镍确认为Ⅰ类致癌物。国内有学者通过体外研究证实,镍化合物(如氯化镍)可激活人肺癌细胞中的TLR4信号途径,而TLR4/MyD88的信号转导促进了镍诱导的人肺癌细胞的侵袭能力。室内煤烟暴露是肺癌的危险因素。Zhao等对中国人群研究的Meta分析显示,室内煤烟暴露可使肺癌风险增加1.42倍(比值比:2.42,95%置信区间:1.62~3.63),使女性肺癌风险增加1.52倍(比值比:2.52,95%置信区间:1.94~3.28)。4.肺癌家族史和遗传易感性肺癌患者中存在家族聚集现象。这些发现说明遗传因素可能在对环境致癌物易感的人群和(或)个体中起重要作用。Matakidou等的系统评价结果显示肺癌家族史与肺癌的相对风险率为1.84(95%置信区间:1.64~2.05);林欢等报道了633例的肺癌家系调查,家系中有1个肺癌患者的调整比值比为2.11,2个以上的肺癌患者调整比值比达到4.49。在非吸烟者中则为1.51(95%置信区间:1.11~2.06)。目前认为涉及机体对致癌物代谢、基因组不稳定,DNA修复及细胞增殖和凋亡调控的基因多态性均可能是肺癌的遗传易感因素,其中代谢酶基因和DNA损伤修复基因多态性是其中研究较多的两个方面。5.其他与肺癌发生有关的其他因素还包括营养及膳食、体育锻炼、免疫状态、雌激素水平、感染(人类免疫缺陷病毒、人乳头瘤病毒)、肺部慢性炎症、经济文化水平等,但其与肺癌的关联尚存在争议,需要进一步研究评价。《中华医学会肿瘤学分会肺癌临床诊疗指南(2021版)》1. 吸烟: 吸烟可显著增加肺癌的发病风险。2. 二手烟或环境油烟吸入史:亚洲人群中非吸烟女性的肺癌发生率显著高于欧美人群,推测可能与二手烟暴露和厨房等场所的环境油烟暴露有关。3. 职业致癌物质暴露史:长期接触氡、砷、铍、铬、镉及其化合物等高致癌物质者更易罹患肺癌。石棉暴露可显著增加肺癌的发病风险。另外,二氧化硅和煤烟也是明确的肺癌致癌物。4. 个人肿瘤史:既往罹患其他恶性肿瘤者可能携带异常基因突变,基因突变可增加肺癌的发病风险。5. 直系亲属肺癌家族史:一级亲属被诊断为肺癌的个体患肺癌的风险明显升高。6. 慢性肺部疾病史:慢性阻塞性肺疾病、肺结核和肺纤维化等慢性肺部疾病患者肺癌发病率高于健康人群。2020版NCCN肺癌筛查指南肺癌的危险因素肺癌的危险因素包括:吸烟(包括二手烟),职业性致癌物质的暴露(砷、铬、石棉、镍、镉、铍、二氧化硅、柴油废气、煤油烟等),氡的暴露,既往恶性肿瘤病史(如肺癌、淋巴瘤、吸烟相关恶性肿瘤,如:膀胱癌及头颈部肿瘤等),肺癌家族史,肺部相关疾病史(慢性阻塞性肺疾病、肺纤维化),激素替代治疗(女性)。高危险组1的入组标准:55~77岁;30包/年或以上吸烟史;具有吸烟史,而戒烟时间短于15年。新版中将年龄从74岁增加到了77岁,主要考虑到人群预期寿命。高危险组2的入组标准:50岁或者以上;20包/年或以上吸烟史;有至少一条高危因素(二手烟除外)。对于此类人群,指南推荐进行低剂量CT筛查。延长的原因。对于此类人群,指南推荐进行低剂量CT筛查,且即使首次检查为阴性或者结节大小未达到进一步检查标准,仍然推荐每年进行低剂量CT筛查。中危险组的入组标准:50岁或者以上;20包/年或以上吸烟史(包括二手烟暴露);无其他高危因素。指南不推荐对此类患者进行低剂量CT筛查。低危险组的入组标准:50岁以下;20包/年以下吸烟史。指南不推荐对此类患者进行低剂量CT筛查。注解:1.肺癌筛查适用于肺癌的高危潜在治疗对象。胸部x光不推荐用于肺癌筛查。2.所有目前吸烟的人都应该被劝告戒烟,既往吸烟者应该被劝告保持戒烟。3.肺癌筛查不应被认为是戒烟的替代品。吸烟史应记录吸烟者的既往暴露程度(以包年计)和已戒烟时长。4.被特别识别为肺部致癌物为:二氧化硅、镉、石棉、砷、铍、铬、柴油烟雾、镍、煤烟和烟尘。5.在肺癌、淋巴瘤、头颈癌或吸烟相关癌症的幸存者中,新发原发性肺癌的风险提升。6.二手烟暴露的致癌性异质性较强,且该暴露可变性较大,风险增加的证据各不相同。因此,二手烟并不独立地被认为是推荐肺癌筛查的一个充分危险因素。7.虽然随机试验证据支持筛查截至77岁,但是否需要对77岁以上的人群实行筛查,尚无定论。目前认为,只要目标还是潜在的肺癌治疗对象,就可以纳入筛查人群。8.所有的筛查和随访胸部CT都应在低剂量(100-120kVp和40-60mAs或更低)下进行,除非需行增强CT以评估纵隔异常或淋巴结。中华医学会放射学分会心胸学组2015年《低剂量螺旋CT肺癌筛查专家共识》,建议将高危人群定义为:(1)年龄50岁-75岁;(2)至少合并以下一项危险因素:①吸烟≥20包/年,或者吸烟指数400年支以上(吸烟指数=吸烟的年数×每日吸烟的支数),其中也包括曾经吸烟,但戒烟时间不足15年者;②被动吸烟者;③有职业暴露史(石棉、铍、铀、氡等接触者);④有恶性肿瘤病史或肺癌家族史;⑤有慢性阻塞性肺病(COPD)或弥漫性肺纤维化病史。
 李鉴 主任医师 医科院肿瘤医院 胸外科336人已读
李鉴 主任医师 医科院肿瘤医院 胸外科336人已读 - 医学科普 同时多发的肺磨玻璃结节怎么处理?
在门诊见到大批,因同时期多发的肺磨玻璃结节(GGO)而就诊的患者。他们的结节有典型的癌前病变或早期癌特征。这类患者有较多共性。每次遇到他们,都需把这些共性,进行详细说明。因此总在考虑将这些问题,写下来惠及互联网医疗中的更多患者。同时多发磨玻璃结节性有两种情况。其一,双肺、胸膜合并有较多纤维条索和实性结节存在,较多情况为曾经感染留下的癍痕即陈旧性改变,可观察并不会有改变。其二,基本均为磨玻璃结节。早期肺癌或癌前病灶多见,多与自身基因有关,常见于高危人群。首先,同时多发的磨玻璃结节,是基因改变所致,多半是与遗传有关。该疾病发展极慢,这和生物的优胜劣汰有关,发展较快的多发肺癌,患者生命很短暂,无法遗传到下一代。只有发展很慢的疾病才能遗传,所以这是一种特殊肺癌类型。这种基因改变现阶段还未研究清楚,更别说处理了。大多有家族史,即有血缘关系的亲属患过病。有些虽未患病却有磨玻璃病灶存在或并未发现、处理过。有些患者无家族史,但其存在高危后天因素,属基因变异而发病。或者存在自身免疫问题,造成抗体无法包裹封存原始古老生发基因(如尾巴,毛孩等类似生癌基因)而发病。目前,癌症的基因方面的研究,仅仅触及一些影响肿瘤发展的,可能用药的靶点。到底是哪些基因造成癌结节发生并不清楚。科学还没有发展到这一步。所以目前对于肿瘤从基因方面的防预,还无从做起。父母所授基因,无从改变,更别说重塑基因了。这些基因会像其它正常基因一样,在人生的不同阶段,生长出各个器官。只不过他们在此阶段引起的是-----生长出肿瘤。第二,磨玻璃结节,特别是没有实性成份的纯磨玻璃结节。一般情况下,发展非常缓慢。往往三年以上才可以看出一点点变化。所以在临床上经常被贯以懒癌称号。大约20%的纯GGO和40%的部分实性结节将在随访期间进展。大多结节GGO会在三年以上逐渐缓慢增大,个别结节甚至一生都不发生变化。微小磨玻璃结节一般处于癌前病灶、原位癌到微小浸润癌时期,这些时期并不会影响到患者生命,可与患者共存。所以我们观察周期往往是半年到一年,这个周期应该是相当安全。观察时只需拍摄胸部普通薄层CT即可。第三点,多发磨玻璃结节,只要有一个证实为癌症,其余都应该是。但结节之间生物学特性往往不尽相同,生长速度,密度增加时速,什么时候发展到有可能转移,危及患者生存,这些发展情况均不相同。基因检测的靶点也常常不同。第四点,由于其是由基因改变引起,所以往往5~6年后还会出现新的病灶。后出现的结节也有可能发展很快,这在临床上经常见到。有些患者己做过手术,甚至做过两次手术,已切除了很多肺组织。出现这种情况时再手术,就非常困难了。第五点,微小磨玻璃结节,代谢很低,不适合采用PET-CT检查。PET-CT,是CT和糖示踪同位素扫描结合的检查,是在CT基础上,观察病灶新陈代谢的程度。良性病灶,陈旧性病灶,低度恶性肿瘤,发展慢的肿瘤,磨玻璃结节代谢率很低,所以意义不大。而且核辐射大大地高于CT,所以不如选择薄层CT。PET-CT主要用于低代谢和高代谢病灶间的鉴别,一般是良恶性鉴别。以及了解恶性肿瘤的恶性程度,恶性程度越高新陈代射越快。已知低代谢的磨玻璃和良性病灶代谢差别不大,对鉴别无太大帮助。第六点,增强CT,主要用于判断肿瘤与注药后血管之间的关系。是可分离,或粘连,或侵犯。另外对于观察病灶内血运是否丰富,血管的特征有很大帮助,如被牵拉,扭曲,破坏等。对于仅仅比较大小,和密度时,普通薄层CT就可以了。如有对辐射有要求的患者,如孕妇,合并血液病等,可采用低剂量薄层CT。首先,试图将所有结节完全一次性切除是不可能的,因为我们的肺组织有限的。过多切除,有可能造成呼吸功能损害,除非进行肺移植。所以不到万不得已,观察也是迫不得已的选择。其次,对于还未发展到非切不可的病灶,尽可能不切。一般我遇到的患者往往最多也只能承受三次手术。在临床上经常看到有些后期发现的结节,发展速度远远超过前期结节,因此对于手术时机把握应该非常慎重。手术原则应该是针对某一已经发展到不得不切,再保留有可能转移,危及患者生命的病灶,并以此为中心进行手术。另外,同时切除周边,肺切除范围较小的病灶。一般认为超过3厘米,有50%以上实性成份,三年内复查有明显改变的磨玻璃结节,有转移风险,会危及患者生命。这时的术后病理多为原位癌(AIS)、微小浸润癌(MIA)和贴壁亚型为主的浸润性腺癌,是外科手术的最佳时机。什么时候该做手术,应该是由医生评估判断。对于老年患者,如果他们GGO的进展到应手术阶段的时间,大于的预期寿命,随访观察即可,肿瘤长不过寿命。对于年轻患者,单发或某几个结节较大且位于周边时,可选择手术,避免生长后,需切除过多的肺组织。这种手术属于预防性手术,与生存关系不大。除此之外,心理因素,特别是伴有严重焦虑症,影响家庭生活者,也可以尽早手术。这些人群中女性患者居多,常常咨询过许多专家,有写在本本上的诸多问题,常会问及有血管穿过,靠近胸膜,位置好像不好不利于手术,密度有变化等比较专业的问题,其实我认为应该考虑的是:是不是癌?在什么阶段?需不需要手术?观察有什么风险。然后就该做决定愿意手术。如果有无法手术,又有发展到可能危及生命的病灶也可采用射频消融,立体定向放疗,射波刀,r-刀等保守治疗方法处理。由于现阶段仅对影响肿瘤发生发展的一些基因有所了解。而对于引起肿瘤的一系列根本基因,尚不得而知,研究中尚无结论。所以还没有预防药物可用。靶向治疗药物,受限于各结节生物学靶点不同,且付作用较大,不推荐做为同时多原发磨玻璃结节预防,控制,治疗中使用。但对于诱癌致癌因素,应该努力规避(见预防文章)。中医更不可能改变基因。中医目前可以治疗炎性磨玻璃结节,可调节自身免疫以封闭生癌基因,但对已发生癌性结节依旧效果较差,束手无策。
李鉴 主任医师 医科院肿瘤医院 胸外科453人已读 - 图文文章 奥希替尼耐药2022-2-12
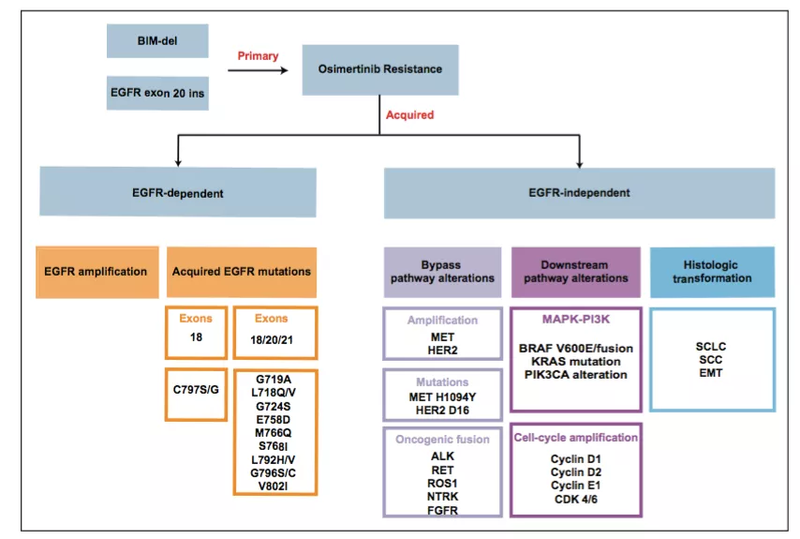
奥希替尼:从二线到一线,耐药机理图谱逐渐勾勒在东亚和欧洲的肺腺癌(LUADs)患者群体中,表皮生长因子受体(EGFR)突变的概率分别为40%~60%和7%~10%。针对EGFR突变,小分子的EGFR酪氨酸激酶抑制剂(TKI)治疗可以给患者带来治疗结局和预后的显著改善。奥希替尼是不可逆的第三代EGFR-TKI,AURA3和FLAURA研究,奠定了奥希替尼在EGFR突变的晚期NSCLC的二线和一线治疗地位。近期ADAURA研究结果显示奥希替尼在ⅠB~ⅢA期EGFR突变NSCLC辅助治疗中的无病生存期(DFS)亦取得了令人满意的结果。尽管如此,患者在奥希替尼治疗之后依旧不可避免的出现耐药,其中EGFRC797S突变、MET扩增、HER2扩增和小细胞肺癌(SCLC)转化被认为是常见的获得性耐药机制,当然,仍有少数患者初始未能反应于奥希替尼,即还存在着奥希替尼的原发性耐药。由于奥希替尼治疗后的耐药机制复杂且异质,这给后续的治疗策略制定带来了巨大的挑战。根据美国国立癌症综合网络(NCCN)指南的建议,如果患者在使用奥希替尼治疗的过程中,出现原发病灶的快速增大、多发转移或者症状进一步恶化时,则应该更改治疗策略,目前后线标准治疗仍是含铂双药化疗。然而,同时进行肿瘤组织活检或者血液样本的基因检测以明确耐药机制是非常重要的。当前,系列的临床前和临床研究正在不断开展,以期能够开发出可以克服奥希替尼耐药的治疗手段。在此,本文将围绕奥希替尼耐药机制和潜在的治疗策略进行综述。图1:奥希替尼原发性耐药和获得性耐药的机制原发耐药:初始获益欠佳人群的探索及策略BIM缺失多态性和EGFR20外显子插入的NSCLC患者未能从奥希替尼中获得更佳获益。BIM缺失多态性:BIM缺失在东亚人群中的占比约为12%~18%,该突变可以导致促凋亡BCL-2同源结构域3(BH3)的表达受损,抑制BCL-2蛋白的抗凋亡作用。目前,BIM缺失多态性是被认为是一代EGFR-TKI的原发耐药机制,而联合化疗能提高其客观缓解率(ORR)及无进展生存期(PFS)。同样,在体外研究中显示具备BIM缺失多态性的EGFR突变NSCLC细胞系对奥希替尼表现出了凋亡抗性,且在临床研究中显示,BIM缺失的患者接受奥希替尼治疗后的客观缓解率(ORR)较差(28%vs52.5%,P=0.026),PFS较短(8.3个月vs10.5个月,P=0.031),因此,合并BIM缺失的患者在进行奥希替尼治疗时可能存在着低的治疗反应率。针对此类人群患者,奥希替尼联合化疗会是潜在获益的治疗策略,目前有尚多的Ⅰ期临床研究及临床前研究探索联合抗凋亡抑制剂如HDAC抑制剂、BCL-2/BCL-XL抑制剂,并展现初步的抗肿瘤活性效果。EGFR20外显子插入:EGFR20外显子插入(EGFR20ins)在EGFR突变患者中的占比约为4%~12%。EGFR20ins的晶体结构不能对EGFR的ATP结合袋的结构造成直接影响,使其与EGFR-TKI的亲和力低。根据回顾性研究显示,接受奥希替尼治疗的EGFR20ins患者的ORR和PFS分别仅为5%~6.5%和2.3~3.6个月。幸运地是,目前有大量临床研究针对这个特殊靶点,CLN-081、Poziotinib、Mobocertinib和EGFR/cMET双抗Amivantamab等药物临床研究正在进行中,其中,Amivantamab已于2021年5月被美国食品药品监督管理局(FDA)批准用于治疗接受铂类化疗期间或之后疾病进展的携带EGFR20ins突变的局部晚期或转移性NSCLC成人患者的治疗。继发耐药:“条条大路通罗马”奥希替尼继发性耐药的机制主要包括EGFR依赖性(On-target)和EGFR非依赖性(Off-target)两大方向。EGFR依赖性耐药机制(On-target):EGFRC797S突变是其中最常见EGFR继发耐药的突变类型,在一、二线奥希替尼治疗中占比分别为0%~7%和14%~29%。EGFRC797S突变的机制是由于与三磷酸腺苷(ATP)结合的797密码子的丝氨酸取代了半胱氨酸,而奥希替尼被设计为与EGFR激酶结合位点C797共价结合,因此,该突变导致奥希替尼与EGFR的共价结合活性丧失,主要包括:EGFR突变/C797S、EGFR突变/T790M/C797S反式和顺式变异。其他EGFR依赖性耐药机制包括EGFR非经典点突变主要包括:18号外显子的G719A、L718Q/V、G724S,20号外显子的E758D、M766Q、S768I、L792H/V、G796S/C、C797G、V802I以及21外显子的V834L。此外,获得性的EGFR20ins和EGFR扩增伴随亦是奥希替尼的获得性耐药机制。EGFRC797S突变的治疗策略多样化,,当EGFR突变合并C797S,不伴随T790M的情况下,能获益于一代EGFR-TKI。一代+三代EGFR-TKI可作用于EGFR突变/T790M/C797S反式变异。EGFR突变/T790M/C797S顺式变异处理较为棘手,布加替尼联合抗EGFR单抗较单纯化疗显示出更佳的抗肿瘤活性,作为可选策略。同时,也有奥希替尼联合抗血管生成治疗达到长期PFS的案例报导。目前,TQB3804,BJ-04-125-02,JND3229等四代EGFR-TKIs被认为是突破C797S继发耐药的有力药物。EGFR非依耐性耐药机制(Off-target)主要包括旁路信号通路改变、下游信号通路改变以及病理学转化。旁路信号通路改变:MET扩增是最常见的机制,在奥希替尼一线、二线治疗中的占比分别为7%~15%和5%~50%,该机制以EGFR非依赖性的方式致ERBB3的磷酸化和下游PI3K/AKT信号通路的激活导致奥希替尼耐药。与之相比而言,MET14号外显子跳跃的发生几率较低。针对MET扩增的继发耐药,ⅠB期的TATTON研究表明,奥希替尼联合MET抑制剂(赛沃替尼)显示其抗肿瘤活性。真实世界研究提示奥希替尼联合克唑替尼也可为应对策略。HER2扩增在奥希替尼一、二线治疗中的占比分别为2%和5%,少见的HER216号外显子跳跃被认为是奥希替尼耐药的机制。针对HER2基因变异引起的继发耐药,目前缺失良好的共识。NCCN指南将HER2-抗体偶联药物如T-DM1、T-DXd作为HER2突变NSCLC的可获得靶向药物,但在EGFR-TKI继发耐药中的应用缺少临床的验证。驱动基因融合亦是奥希替尼的耐药机制,主要包括:ALK、RET、ROS1、以及NTRK融合,占比约为1%~10%,驱动基因融合可以持续的激活EGFR-TKI所抑制的下游通路,导致奥希替尼耐药,奥希替尼联合相应靶点的治疗药物如ALK抑制剂(克唑替尼、阿来替尼)、ROS1抑制剂(克唑替尼)及RET抑制剂(普拉替尼),均在文献中有相应报导具有良好反应。下游信号通路改变:MAPK-PI3K信号通路和细胞周期基因是EGFR所激活下游信号通路。MAPK-PI3K信号通路的获得性耐药改变主要包括BRAFV600E(3%)、KRAS突变(3%~8%)以及PI3KCA突变(4%~11%)和融合(5%)。PIK3CA突变/扩增,可以激活PI3K通路,并且亦可以与其他驱动基因共存导致奥希替尼的耐药。细胞周期基因所致的奥希替尼耐药占比约为10%~12%,主要包括cyclinD1、cyclinD2、cyclinE1、CDK4、CDK6的扩增和CDK2A的突变。针对下游通路改变介导的继发耐药,BRAF突变既是致癌突变也是获得性耐药突变,潜在的治疗策略包括:奥希替尼+达拉非尼+曲美替尼、奥希替尼+Vemurafenib;KRASG12X突变被认为是原发驱动基因改变,其相应靶向药物Sotorasib针对KRASG12C突变的NSCLC患者,一被美国FDA批准上市,尚未见其在EGFR-TKI耐药患者的应用。病理学转化:主要是NSCLC向小细胞癌(SCLC)、鳞状细胞癌(SCC)以及上皮间充质转化(EMT)。在一代的EGFR-TKI治疗中,SCLC的转化被认为是奥希替尼内在的耐药机制,从而影响预后。奥希替尼的治疗后发生SCLC的概率与一代EGFR-TKI类似,占比约2%~15%。继发SCC转化概率约为7%~9%,EMT转化较为少见。组织学为基准的化疗方案目前仍是对病理学转化的主要策略,如依托泊苷+铂类化疗或紫杉醇+铂类化疗。图2:奥希替尼耐药后的应对策略联合治疗:耐药机制未知,1+N治疗模式探索对于30%-50%的患者,尽管重活检及基因检测后,仍不能明确其耐药机制。对于此类患者,临床试验是可推荐的途径,临床研究方向集中在联合治疗。化疗联合治疗:EGFR-TKI耐药后线化疗是否继续联合TKI,是一个值得讨论的问题。III期随机对照试验(RCT)IMPRESS研究表明,进展后继续吉非替尼联合化疗与单一化疗并没有改善PFS。一项回顾性研究表明T790M阳性奥希替尼难治性患者接受奥希替尼联合化疗的比单纯化疗取得更好的OS。与IMPRESS研究类似,COMPEL研究(NCT04765059)正在进行中,旨在探索一线奥希替尼进展后持续奥希替尼联合化疗与单一化疗的疗效差异。抗血管生成联合治疗:在一项1/2期研究中,奥希替尼联合贝伐单抗的一线治疗达到了80%的ORR和19个月的中位PFS。联合治疗作为一线治疗的III期研究正在进行(NCT04181060)。一项回顾性研究显示,奥希替尼联合阿帕替尼可改善奥希替尼耐药NSCLC患者的ORR和DCR。免疫治疗联合治疗:ImPower150显示,在EGFR-TKI进展患者中,与化疗相比,阿替丽珠单抗联合化疗并未改善PFS,仅在免疫+化疗+贝伐珠单抗的四联疗法中观察到了PFS的改善。TATTON研究提示,奥希替尼与度伐利尤单抗的联合,并未对患者产生协同抗肿瘤作用,反而会引起较高的间质性肺炎发生率。KEYNOTE-789III期RCT研究旨在探索培美曲塞和铂类化疗联合或不联合帕博丽珠单抗治疗EGFR阳性耐药患者,包括奥希替尼一线/二线耐药,其临床研究公布将会带来临床的指导意义。未来展望:黎明破晓,曙光已至总之,现在奥希替尼耐药机制已逐渐清晰,但依旧亦存在着需要进一步探索的机制。对于奥希替尼耐药的患者,再次活检及基因检测是十分重要的,以指导后续的治疗策略。目前对奥希替尼耐药的应对策略主要是marker-driven的方式,即针对精准的耐药机制采取精准的治疗。奥希替尼联合其他驱动靶点治疗初显锋芒,后线免疫治疗疗效等待随机对照临床研究报道,四代EGFR-TKI被给予希望与期待。相信当前已开发出系列的克服奥希替尼耐药的治疗手段,待临床研究验证,进一步应用于临床。
 李鉴 主任医师 医科院肿瘤医院 胸外科1457人已读
李鉴 主任医师 医科院肿瘤医院 胸外科1457人已读





